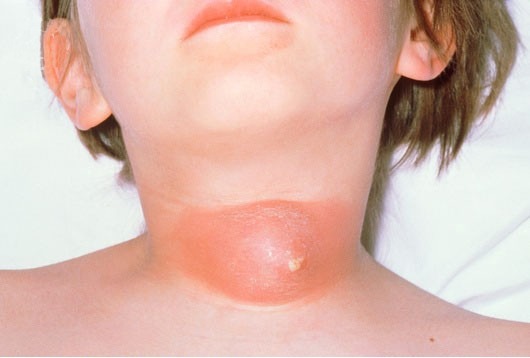
Окологлоточный абсцесс (парафарингеальный, латерофарингеальный абсцесс) - ограниченное скопление гноя в соединительнотканной клетчатке бокового окологлоточного пространства.
Особенности окологлоточного пространства (расположение внутренней сонной артерии, подъязычного, блуждающего, языко-глоточного, добавочного нервов и внутренней яремной вены, а также сообщение с заглоточным пространством и средостением посредством срединной щели шеи) при нагноениях в нем создают опасности появления тяжелых осложнений.
Причины возникновения парафарингеального абсцесса
Абсцессы парафарингеального пространства могут возникнуть по нескольким путям, из которых главными являются тонзиллогенный, одонтогенный, отогенный и со стороны околоушной железы.
Чаще всего окологлоточный абсцесс возникает при прорыве гноя из околоминдалинной области через боковую стенку глотки в парафарингеальное пространство, боковых абсцессах или при наличии рубцовых изменений после ранее перенесенных паратонзиллитов.
Сравнительно редко наблюдается прорыв абсцесса самой миндалины в околоминдалинную ткань и оттуда в парафарингеальное пространство. Инфекция может быть занесена в окологлоточное пространство при вскрытии паратонзиллярного абсцесса, особенно если оно производится с помощью крючка, при повреждении боковой стенки глотки во время тонзиллэктомии или при глубоком проколе во время анестезии.
Одной из причин одонтогенных абсцессов парафарингеального пространства являются воспалительные процессы нижней челюсти на почве периодонтитов, чаще всего 7-го и 8-го зубов, или затрудненного прорезывания последнего с изъязвлением лоскута слизистой оболочки, прикрывающего в этом периоде зуб мудрости.
Распространение инфекции из уха на парафарингеальное пространство может осуществляться и по другим путям. Так, контактным путем она может проникнуть в парафарингеальное пространство после поражения рыхлой соединительной ткани, окружающей околоушную железу. Гной может также достичь этого пространства после разрушения стенок воздухоносных клеток среднего уха, идущих вокруг лабиринта до верхушки пирамиды, расположенных в дне или в передней стенке барабанной полости. В последнем случае он может после прорыва спуститься по соединительнотканной клетчатке вдоль евстахиевой трубы в парафарингеальное пространство.
Чаще всего при нагноениях в парафарингеальном пространстве обнаруживаются гемолитический стрептококк, стафилококк, пневмококк, кишечная палочка, анаэробы и другие микроорганизмы.
Симптомы парафарингеального абсцесса
• сильная боль в горле, которая может отдавать в ухо;
• дисфагия (расстройство акта глотания);
• тризм (сведение челюстей);
• резкая болезненность при попытках открыть рот и при движении головой;
• температура тела повышается до 40-41°;
• может наблюдаться вынужденное положение головы с наклоном в сторону поражения;
• иногда присоединяется отек гортани с явлениями ларингостеноза.
Диагностика парафарингеального абсцесса
При осмотре и пальпации определяется болезненная припухлость позади и книзу от угла нижней челюсти, болезненность по ходу сосудистого пучка. Угол нижней челюсти прощупать не удаётся.
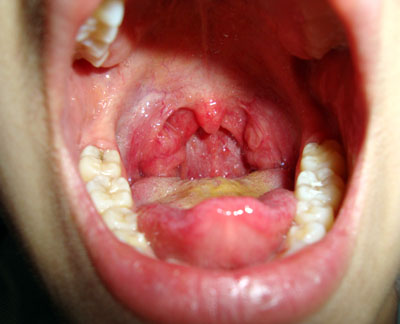
При фарингоскопии определяется выпячивание (смещение к средней линии) боковой стенки глотки, миндалины и нёбных дужек.
Для определения места нахождения гнойного очага шеи и его распространения применяют:
• рентгенографию шеи и грудной клетки в 2-х проекциях;
• УЗИ;
• КТ, МРТ.
Дифференциальный диагноз парафарингеального абсцесса проводится с такими заболеваниями:
• дифтерия;
• злокачественные новообразования глотки;
• медиастенит;
• ретрофарингеальный абсцесс.
Лечение парафарингеального абсцесса
Больные с подозрением на парафарингеальный абсцесс как тонзилло-, так и отогенного происхождения, немедленно госпитализируются в ЛОР-отделение, где им назначается соответствующее специфическое лечение. Самолечение данного заболевания невозможно. В стационаре ЛОР-отделения больному проводится хирургическое вскрытие абсцесса наружным доступом или через боковую стенку глотки.
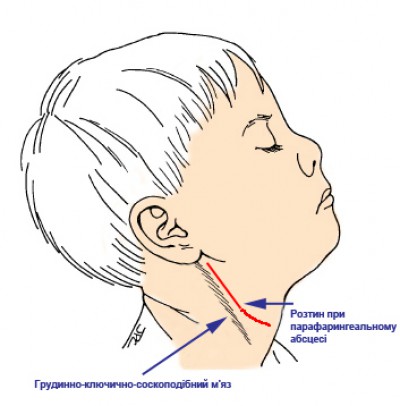
Наружный подход применяют при распространенном процессе. Производят разрез вдоль переднего края грудино-ключично-сосцевидной мышцы, затем углубляются послойно до парафарингеального пространства у угла нижней челюсти. Раскрытие гнойника должно быть широким, а при больших его размерах вскрытие производят с разных сторон для обеспечения полного дренирования. После вскрытия абсцесса и опорожнения полость промывают раствором антибиотиков и дренируют перчаточной резиной. Накладывают повязку. Перевязки делают дважды в сутки. В послеоперационном периоде назначают антибиотики, детоксикационную терапию, симптоматическое лечение.
Внутриротовой способ - вскрытие абсцесса через тонзиллярную нишу производят тупо в месте наибольшего выбухания щипцами Гартмана или мягким сосудистым зажимом. Вмешательство требует большой осторожности из-за возможности травмирования крупных сосудов. Вскрытие через тонзиллярную нишу не применяется при большом гнойнике из-за ограниченных возможностей дренирования. В некоторых случаях наружный подход сочетают с наложением сквозной контрапертуры в области тонзиллярной ниши.
В послеоперационный период назначают антибиотики, витамины, УФ-облучение на рану. Пища должна быть жидкой, но высококалорийной.
Осложнения парафарингеального абсцесса
• отёк гортани с явлениями ларингостеноза;
• остеомиелит нижней челюсти и шейных позвонков;
• гнойный менингит;
• тромбоз нижнеглазничной или яремной вены;
• тромбоз кавернозного синуса;
• сепсис;
• гнойный медиастинит.
Прогноз парафарингеального абсцесса
В неосложненных случаях при своевременном лечении антибиотиками в сочетании с хирургическими способами, прогноз благоприятен.
При появлении вышеописанных симптомов не вздумайте бездействовать или заниматься самолечением. В этом случае только своевременное обращение к ЛОР-врачу поможет вам избежать опасных для здоровья осложнений.








