Навкологлотковий абсцес (парафарингеальний, латерофарингеальний абсцес) - обмежене скупчення гною в сполучнотканинній клітковині бічного навколоткового простору.
Особливості навкологлоткового простору (розташування внутрішньої сонної артерії, під'язикового, блукаючого, язиково-глоткового, додаткового нервів та внутрішньої яремної вени, а також сполучення з заглотковим простором і середостіння за допомогою серединної щілини шиї) при нагноєннях у ньому створюють небезпеку появи важких ускладнень.
Причини виникнення парафарингеального абсцесу
Абсцеси парафарингеального простору можуть виникнути по декількох шляхах, з яких головними є тонзилогенний, одонтогенний, отогенний та з боку привушної залози.
Найчастіше навкологлотковий абсцес виникає при прориві гною з примигдаликової області через бічну стінку глотки в парафарингеальний простір, бічних абсцесах або при наявності рубцевих змін після раніше перенесених паратонзилітів.
Порівняно рідко спостерігається проривання абсцесу самого мигдалика в примигдаликову тканину і звідти в парафарингеальний простір. Інфекція може бути занесена в приглотковий простір при розтині паратонзилярного абсцесу, особливо якщо він проводиться за допомогою гачка, при пошкодженні бічної стінки глотки під час тонзилектомії або при глибокому проколі під час анестезії.
Однією з причин одонтогенних абсцесів парафарингеального простору є запальні процеси нижньої щелепи на фоні періодонтитів, найчастіше 7-го та 8-го зубів, або утрудненого прорізування останнього з виразкуванням клаптя слизової оболонки, що прикриває в цей період зуб мудрості.
Поширення інфекції з вуха на парафарингеальний простір може здійснюватися й іншими шляхами. Так, контактним шляхом вона може проникнути в парафарингеальний простір після враження пухкої сполучної тканини, що оточує привушну залозу. Гній може також досягти цього простору після руйнування стінок повітроносних клітин середнього вуха, що йдуть навколо лабіринту до верхівки піраміди, розташованих на дні або в передній стінці барабанної порожнини. В останньому випадку він може після прориву спуститися по сполучнотканинній клітковині уздовж євстахієвої труби в парафарингеальний простір.
Найчастіше при нагноєннях у парафарингеальному просторі виявляються гемолітичний стрептокок, стафілокок, пневмокок, кишкова паличка, анаероби та інші мікроорганізми.
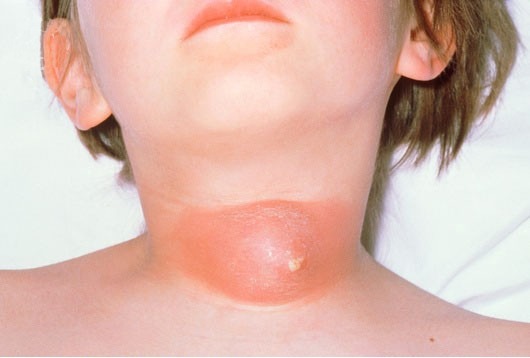
Симптоми парафарингеального абсцесу
• сильний біль у горлі, який може віддавати у вухо;
• дисфагія (розлад акту ковтання);
• тризм (зведення щелеп);
• різка болючість при спробах відкрити рот та при рухах головою;
• температура тіла підвищується до 40-41°;
• може спостерігатися вимушене положення голови з нахилом у сторону ураження;
• іноді приєднується набряк гортані з явищами ларингостенозу.
Діагностика парафарингеального абсцесу
При огляді та пальпації визначається болюча припухлість позаду та донизу від кута нижньої щелепи, болючість по ходу судинного пучка. Кут нижньої щелепи пропальпувати не вдається.
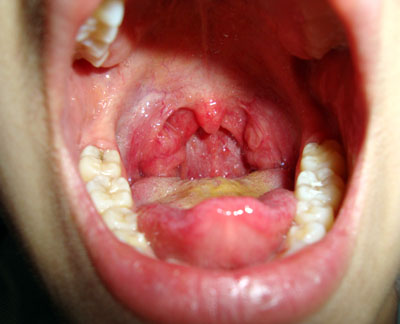
При фарингоскопії визначається випинання (зміщення до середньої лінії) бічної стінки глотки, мигдалика та піднебінних дужок.
Для визначення місця знаходження гнійного вогнища шиї та його поширення застосовують:
• рентгенографію шиї та грудної клітки в 2-х проекціях;
• УЗД;
• КТ, МРТ.
Диференційний діагноз парафарингеального абсцесу проводиться з такими хворобами:
• дифтерія;
• злоякісні новоутворення глотки;
• медіастеніт;
• ретрофарингеальний абсцес.
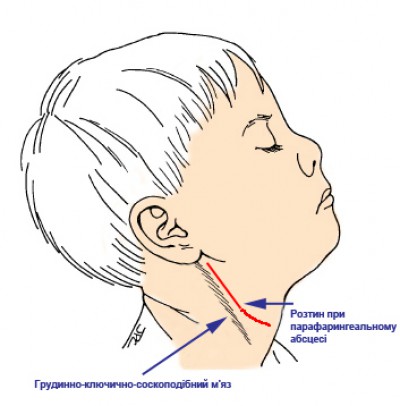
Лікування парафарингеального абсцесу
Хворі з підозрою на парафарингеальний абсцес як тонзило-, так і отогенного походження, негайно госпіталізуються в ЛОР-відділення, де їм призначається відповідне специфічне лікування. Самолікування даного захворювання неможливе. У стаціонарі ЛОР-відділення хворому проводиться хірургічний розтин абсцесу зовнішнім доступом або через бічну стінку глотки.
Зовнішній підхід застосовують при поширеному процесі. Проводять розріз уздовж переднього краю грудино-ключично-соскоподібного м'яза, потім заглиблюються пошарово до парафарингеального простору біля кута нижньої щелепи. Розкриття гнійника повинно бути широким, а при великих його розмірах розтин виконують з різних сторін для забезпечення повного дренування. Після розтину абсцесу і спорожнення порожнину промивають розчином антибіотиків та дренують рукавичковою гумою. Накладають пов'язку. Перев'язки роблять двічі на добу. У післяопераційному періоді призначають антибіотики, детоксикаційну терапію, симптоматичне лікування.
Внутрішньоротовий спосіб - розтин абсцесу через тонзилярну нішу виконують тупо в місці найбільшого вибухання щипцями Гартмана або м'яким судинним зажимом. Втручання вимагає великої обережності через можливість травмування великих судин. Розтин через тонзилярну нішу не застосовується при великому гнійнику через обмежені можливості дренування. У деяких випадках зовнішній підхід поєднують з накладенням наскрізної контрапертури в області тонзилярної ніші.
У післяопераційний період призначають антибіотики, вітаміни, УФ-опромінення на рану. Їжа повинна бути рідкою, але висококалорійною.
Ускладнення парафарингеального абсцесу
• набряк гортані з явищами ларингостенозу;
• остеомієліт нижньої щелепи та шийних хребців;
• гнійний менінгіт;
• тромбоз нижньоочної або яремної вени;
• тромбоз кавернозного синуса;
• сепсис;
• гнійний медіастиніт.
Прогноз парафарингеального абсцесу
У неускладнених випадках при своєчасному лікуванні антибіотиками у поєднанні з хірургічними способами, прогноз сприятливий.
При появі вищеописаних симптомів не можна чекати або займатися самолікуванням. У цьому випадку тільки своєчасне звернення до ЛОР-лікаря допоможе вам уникнути небезпечних для здоров'я ускладнень.