Юнацька (ювенільна) ангіофіброма носоглотки - доброякісна пухлина, яка росте у внутрішній порожнині носа; зустрічається майже виключно у хлопчиків у період статевого дозрівання. Її основу складають сполучна тканина (фіброма) і судинна тканина різної зрілості (ангіома).
Ювенільна ангіофіброма відноситься до пухлин носоглотки, що найчастіше зустрічається у підлітків: 1 на 50 - 60 тисяч ЛОР-пацієнтів або 0,5% всіх пухлин голови та шиї. Ангіофіброма, формально будучи доброякісним новоутворенням, має риси злоякісних пухлин в силу локалізації, схильності до рецидивів та проростання в сусідні з носоглоткою та порожниною носа структури (крилопіднебінна ямка, передня і середня черепні ямки, орбіта).
Інтракраніальне (внутрішньочерепне) проростання спостерігається в 10-20% випадків. Найбільш небезпечним і прогностично несприятливим є поширення пухлини навколо перехрещення зорових нервів та гіпофіза, що робить її неоперабельною.
Типи ангіофібром у залежності від джерела росту пухлини:
1. Сфеноетмоїдальний (починає рости з клиноподібної кістки, решітчастої кістки, глотково-основної фасції).
2. Базальний (звід носоглотки) - зустрічається найчастіше.
3. Птеригомаксилярний (крилоподібний відросток клиноподібної кістки).
Класифікація ювенільної ангіофіброми (Fisch, 1983; Andrews, 1989)
Дана класифікація використовується практично всіма сучасними авторами, що публікують статті з даної проблеми.
• I стадія - пухлина обмежена порожниною носа;
• II стадія - поширення в крилопіднебінну ямку або верхньощелепну, решітчасту, або клиноподібну пазухи;
• IIIa стадія - поширення в орбіту або підскроневу ямку без інтракраніального (внутрішньочерепного) проростання;
• IIIb - стадія IIIa з екстрадуральним (без залучення твердої мозкової оболонки) поширенням;
• IVa стадія - інтрадуральне поширення без залучення кавернозного синуса, гіпофіза або зорового перехрестя;
• IVb стадія - залучення кавернозного синуса, гіпофіза або зорового перехрестя.
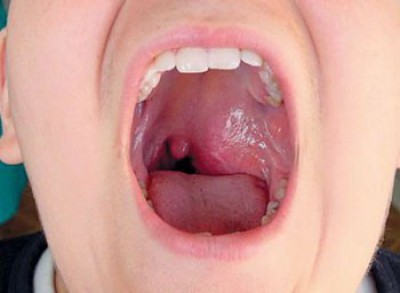
Симптоми та перебіг ювенільної ангіофіброми носоглотки
Найбільш ранні та поширені такі ознаки:
• носові кровотечі, що повторюються;
• одностороння закладеність носа;
• наростаюче затруднення носового дихання;
• гіпосмія й аносмия (зниження та зникнення нюху);
• гугнявість;
• зниження слуху на одне (частіше) або обидва вуха;
• наростаючі головні болі;
• деформація лицьового скелета (на пізніх стадіях призводить до зміщення оточуючих тканин).
Залежно від напрямку росту ангіофіброми можуть виникнути:
• асиметрія обличчя;
• деформація м'яких та кісткових тканин, що оточують пухлину;
• порушення кровопостачання головного мозку;
• стиснення нервових закінчень;
• порушення функції зору (зниження гостроти зору, екзофтальм (зміщення очного яблука вперед (вирячені очі), іноді зі зміщенням в сторону), обмеження рухливості очних яблук, двоїння в очах (диплопія) й ін.).
При агресивному рості пухлини, вона може прорости в порожнину черепа, що може стати причиною летального наслідку.
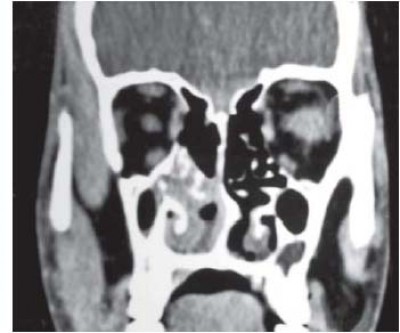
Діагностика ювенільної ангіофіброми носоглотки:
1. Збір скарг та анамнезу.
2. Риноскопія.
3. Ендоскопія порожнини носа та носоглотки.
4. Рентгенографія
5. КТ, МРТ.
6. Білатеральна каротидна ангіографія.
7. Біопсія. Цитологічний тест біоптата необхідний для уточнення діагнозу та виду пухлини.
8. Огляд офтальмологом, невропатологом, нейрохірургом та онкологом.
Аналіз на біопсію тканин намагаються проводити тільки в стаціонарі (в операційному блоці), тому що після взяття біопсіі може виникнути кровотеча з судин носа.
Диференційна діагностика ювенільної ангіофіброми носоглотки з такими захворюваннями, як:
• аденоїди у дітей;
• пухлина мозку;
• хоанальні поліпи;
• саркома;
• папілома.
Лікування ангіофіброми носоглотки
Лікування тільки хірургічне! Для зменшення травматичності видалення ангіофіброми виконують із застосуванням ендоскопічних методів. Захворювання може прогресувати впродовж декількох років, але в деяких випадках проявляє себе як злоякісне новоутворення, тобто відрізняється швидким ростом. Тому при підозрі на ангіофіброму носоглотки та встановленому діагнозі хірургічну операцію проводять якомога раніше.
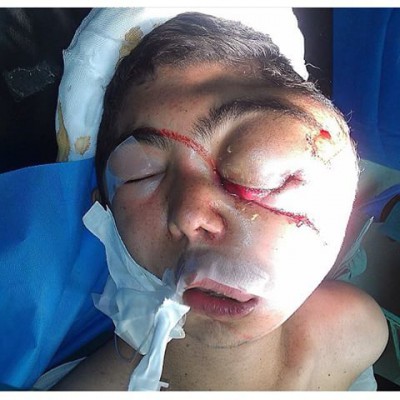
Види операцій:
• операція із застосуванням доступів до пухлини через природні шляхи (через ніс або рот);
• операція із застосуванням щадного доступу через верхньощелепну пазуху і порожнину носа (з проведенням розрізу під губою) - операція по Денкеру;
• операція із застосуванням розширеного доступу через верхньощелепну пазуху тапорожнину носа (з проведенням лицьового розрізу) - операція по Муру, за Вебером-Фергюссоном;
• операція із застосуванням доступу через піднебіння - операція по Оуенсу.
Під час операції зазвичай спостерігається сильна кровотеча, через що необхідне масивне переливання крові. Для зниження крововтрати перед видаленням пухлини часто виконують перев'язування зовнішньої сонної артерії.
У післяопераційному періоді ЛОР-лікар прописує:
• антибіотики (захист від можливого інфікування);
• переливання розчинів, що заміщують крововтрату;
• медикаменти, що сприяють згортанняю крові.
Найчастіше фахівці рекомендують курс променевої терапії, щоб мінімізувати ризик повторного захворювання.
Ювенільна ангіофіброма носоглотки не має профілактичних заходів - попередити утворення пухлини не можна. Однак, щоб не запускати протікання початку хвороби, слід одразу звернутися до ЛОР-лікаря при перших же характерних проявах.
Прогноз ювенільної ангіофіброми носоглотки
Прогноз хвороби, як правило, сприятливий. Своєчасна хірургічна операція в поєднанні з променевою терапією, призводять до повноцінного вилікування онкохворого.
У рідкісних випадках негативний результат протипухлинного лікування спостерігається в формі рецидиву або малігнізації (озлоякіснення) новоутворення. Тому прооперованим пацієнтам рекомендується проходити щорічні огляди в отоларинголога.
Бережіть себе і, в разі необхідності, звертайтеся до ЛОР-хірурга вчасно.








